
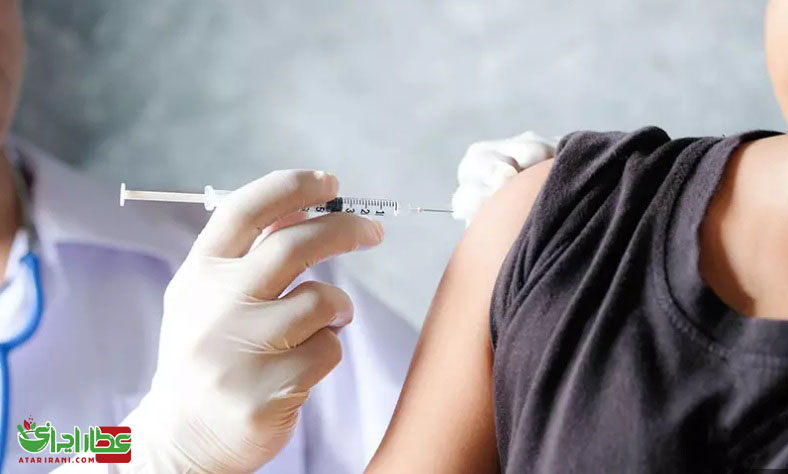
راه های جلوگیری از بارداری و حامله شدن
برنامه جلوگیری از بارداری در برگیرنده روش های مختلف برای کنترل تعداد و زمان بارداری ها است. یک زوج ممکن است از روش های ضد بارداری به منظور خودداری کردن موقت از بارداری استفاده کنند و یا از روش های عقیم کردن به منظور خودداری از بارداری به طور دایم استفاده نمایند. هنگامی که جلوگیری از بارداری موفق نبوده و یا استفاده نشده است متاسفانه از سقط جنین برای پایان بخشیدن به بارداری ناخواسته استفاده می شود.
آیا میدانید؟
- اثر گذاری اقدامات ضد بارداری خاص مثل قرص و یا روش های هماهنگی با عادت ماهیانه بستگی زیاد به پیروی دقیق از دستورالعمل ها دارد.
- هورمون های ضد بارداری می توانند از طریق خوراکی، کاشت در داخل واژن، استعمال پوستی و یا تزریق عضلانی مورد مصرف قرار گیرند.
- هورمون های ضد بارداری که در برخی از زنان اثرات جانبی جدی دارند. ممکن است برای سلامتی مفید نباشند.
- استفاده از کاندوم های لاستیکی تنها روش ضدبارداری است که به محافظت در برابر تمام بیماری های شایع مقاربتی و از جمله عفونت به ویروس HIV کمک می کنند.
- استفاده از آی یو دی IUD (وسیله ای که برای جلوگیری از باردار شدن درون رحم زن قرار می گیرد. intrauterine device) اثر ضد بارداری موثری داشته و اثرات جانبی کمی دارد.

جلوگیری از بارداری
جلوگیری از بارداری عبارت است از جلوگیری کردن از بارور شدن سلول تخمک توسط اسپرم (لقاح) و یا جلوگیری کردن از اتصال تخمک لقاح یافته به پوشش بافت رحم لانه گزینی.
روش های متعددی برای جلوگیری از بارداری وجود دارد که هیچ کدام از آنها صددرصد مؤثر نیست. اما برخی از روش ها از روش های دیگر به مراتب مطمئن تر است. هر روش ضدبارداری مزایا و معایبی دارد. انتخاب روش بستگی به سبک زندگی شخص و میزان اطمینان خاطری دارد که برای آن مورد نیاز است.
روش های هورمونی پیشگیری از بارداری
هورمون هایی که برای جلوگیری از بارداری استفاده می شوند عبارتند از استروژن و پروژستین (یعنی داروهایی شبیه به هورمون پروژسترون). روش های هورمونی اساساً از طریق متوقف کردن تخمدان ها برای آزاد کردن تخمک ها و یا غلیظ کردن مایع چسبنده در دهانه رحم به طوری که اسپرم نتواند از دهانه رحم عبور کرده و به رحم برسد، از بارداری جلوگیری می کنند. بنابراین روش های هورمونی از بارور شدن تخمک جلوگیری می کند. 
داروهای ضدبارداری خوراکی
داروهای ضد بارداری خوراکی معمولاً به عنوان قرص هایی رایج هستند که دارای هورمون می باشند. این هورمون یا ترکیبی از یک پروژستین و استروژن است و یا پروژستین تنها. قرص های ترکیبی مشخصاً یک بار در روز و به مدت ۳ هفته خورده می شوند؛ به مدت ۱ هفته خورده نمی شوند (تا به سیکل قاعدگی اجازه دهند اتفاق بیفتد) سپس مجدداً شروع می شوند. قرص های غیر فعال نیز برای هفته ای که قرص های ترکیبی خورده نمی شوند ممکن است مصرف شوند تا اینکه مصرف کردن ۱ قرص در روز جا بیفتد. کمتر از 2 درصد از زنانی که قرص های ترکیبی را به صورتی که دستور داده شد مصرف می کنند در سال اول استفاده باردار می شوند. منتها چنانچه زنی یک قرص را فراموش کرده و یا حذف کند مخصوصاً اگر اولین روزهای سیکل قاعدگی ماهیانه باشد شانس باردار شدن افزایش می یابد.
مقدار استروژن موجود در قرص های ترکیبی متفاوت است. معمولاً از قرص های ترکیبی که دارای مقدار کمی استروژنLD(۲۰ تا ۳۵ میکروگرم) هستند استفاده می شود چون اثرات جانبی و شدید کمتری را نسبت به قرص های با مقدار بالا – HD(۵۰ میکروگرم) دارند. زنان سالم که سیگار نمی کشند می توانند تا دوران یائسگی بدون هیچگونه وقفه ای از قرص های ضدبارداری ترکیبی با مقدار کم استروژن استفاده کنند. قرص هایی که فقط دارای پروژستین هستند هر ماه به صورت روزانه مصرف می شوند. این قرص ها اغلب باعث خونریزی نامنظم می شوند. در حدود ۵ درصد زنانی که این قرص ها را مصرف می کنند باردار می شوند. قرص های که فقط دارای پروژستین هستند معمولاً تنها هنگامی ممکن است تجویز شوند که مصرف کردن استروژن احتمالاً زیان آور باشد.

اطلاعات شما با موفقیت ثبت شد
برای مثال این قرص ها ممکن است برای زنانی تجویز شوند که بچه شیر می دهند و بدین علت که استروژن مقدار و کیفیت شیر تولید شده در پستان را کاهش می دهد. قرصهایی که فقط دارای پروژستین هستند روی تولید شیر در پستان تأثیر ندارند. قبل از شروع به مصرف ضد بارداری های خوراکی، شخص باید یک معاینه بدنی از جمله اندازه گیری فشار خون انجام بدهد تا مطمئن شود که مشکلی از نظر سلامتی ندارد که مصرف کردن ضد بارداری ها برایش خطر داشته باشد. اگر او یا یکی از بستگان نزدیکش مبتلا به دیابت یا بیماری قلبی بوده است معمولاً یک آزمایش خون انجام می گیرد تا مقادیر کلسترول، چربی های دیگر و قند گلوکز اندازه گیری شود. اگر مقادیر کلسترول یا قند بالا و یا مقادیر چربی های دیگر غیر عادی ،باشد ممکن است پزشکان یک ضد بارداری ترکیبی با مقدار استروژن کم (LD) برای او تجویز کنند. منتها این پزشکان به طور متناوب آزمایش های خون را انجام می دهند تا مقادیر چربی و قند فرد را کنترل کنند. سه ماه پس از شروع مصرف ضد بارداری های خوراکی فرد باید معاینه دیگری را انجام دهد تا مطمئن شود که فشار خونش تغییر نکرده است. پس از آن او باید حداقل سالی یکبار یک معاینه را انجام دهد.
همچنین قبل از شروع به مصرف ضد بارداری های خوراکی، فرد باید در خصوص مزایا و معایب این ضد بارداری ها برای وضعیت او با پزشک خودش صحبت کند. 
مزایای قرص های ضد بارداری
اگر داروهای ضد بارداری خوراکی مطابق با دستورالعملی که گفته شد مصرف شوند. مزیت اصلی آنها مطمئن بودن و جلوگیری مداوم است. همچنین مصرف کردن داروهای ضد بارداری خوراکی وقوع دل دردهای قاعدگی سندرم قبل از قاعدگی، خونریزی نامنظم، کم خونی، کیست های پستانی، کیست های تخمدانی، بارداری های خارج از رحم که تقریباً همیشه در لوله تخمک بر اتفاق می افتند و عفونت های لوله های تخمک بر را کاهش می دهد. همچنین در زنانی که قرص های ضد بارداری خوراکی مصرف کرده اند احتمال ابتلا به تورم مفصل رماتیسمی و یا پوکی استخوان کمتر است.
مصرف قرص های ضد بارداری خطر بروز چندین نوع سرطان از جمله سرطان رحم بافت اندومتر، تخمدان، روده و سرطان های راست روده را کاهش می دهد. این خطر حتی چندین سال بعد از قطع مصرف دارو کاهش نشان می دهد احتمال بروز سرطان سینه در زنانی که قرص ضدبارداری مصرف می کنند کمی بیشتر است و اما با قطع مصرف قرص این احتمال حتی در افرادی که سابقه فامیلی سرطان سینه دارند کاهش می یابد.
مصرف قرص های ضد بارداری در اوایل بارداری به جنین آسیبی نمی رساند. با اینحال به محض اینکه فرد تشخیص دهد که باردار است باید مصرف آنها را قطع کند. ضدبارداری های خوراکی اثر دراز مدت روی باروری ندارند. هر چند که ممکن است زن تا چند ماه بعد از قطع مصرف این داروها تخمکی را آزاد نکند. 
معایب و مضرات مصرف قرص های ضد بارداری
معایب ضد بارداری های خوراکی می تواند شامل عوارض جانبی آزاردهنده باشد. خونریزی نامنظم در خلال ماه های اول مصرف این قرص ها شایع است. اما معمولاً به محض اینکه بدن خودش را با این هورمون ها تنظیم می کند متوقف می شود. همچنین مصرف هر روز و بدون وقفه ضد بارداری های خوراکی به مدت چندماه می تواند تعداد رویدادهای خونریزی را کم کند.
برخی از عوارض جانبی مربوط به استروژن موجود در قرص است. این عوارض شامل حالت تهوع، نفخ، جمع شدن آب در بدن، افزایش فشارخون، سفت شدگی پستان و سردردهای میگرنی باشد. عوارض دیگر بیشتر مربوط به نوع و مقدار پروژستین است. این عوارض ممکن است شامل اختلالات خلق و خو، افزایش وزن، جوش های پوستی و عصبی شدن باشد. برخی از زنان که قرص های ضد بارداری مصرف می کنند به خاطر تجمع آب در بدن بین ۱/۵ تا ۲/۵ کیلوگرم افزایش وزن پیدا می کنند. حتی به خاطر افزایش اشتها ممکن است وزن بیشتری هم بگیرند. ممکن است برخی از زنان سردردها و مشکلات خواب داشته باشند بسیاری از این عوارض جانبی با قرص هایی که مقدار هورمون کم دارند (LD) همراه نیستند.

در برخی از زنان مصرف ضد بارداری های خوراکی باعث لکه های تیره (ملازما) مشابه با لکه هایی که در دوران بارداری اتفاق می افتد روی صورت دیده می شوند. قرار گرفتن در معرض خورشید این لکه ها را تیره تر هم می کند. اگر مصرف قرص قطع شود این لکه های تیره به تدریج ناپدید می شوند. خوردن قرص های ضد بارداری خطر بروز برخی از بیماری ها را افزایش می دهد. خطر لخته شدن خون در سیاه رگها در زنانی که قرص های ضد بارداری ترکیبی مصرف می کنند بیشتر از زنانی است که مصرف نمی کنند. این خطر ۷ برابر در قرص هایی که مقدار زیادی استروژن دارند (HD) بیشتر است. منتها خطر آن در قرص هایی که مقدار کم استروژن دارند LD ۲ تا ۴ برابر بیشتر است.
این خطر نصف خطری است که در دوران بارداری وجود دارد. چون جراحی، خطر ایجاد شدن لخته خون را نیز افزایش می دهد. زن باید یک ماه قبل از یک جراحی بزرگ و عمده مصرف قرص ضد بارداری را قطع کند و مصرف آن را نباید تا یک ماه بعد از عمل مجدداً از سر بگیرد چون خطر ایجاد شدن لخته های خون در سیاهرگهای پا و در طول دوران بارداری و چند هفته پس از زایمان بیشتر است. پزشکان توصیه می کنند که زنان تا ۲ هفته پس از زایمان برای شروع مجدد قبل از مصرف قرص ضد بارداری صبر کنند. در مورد زنان سالمی که سیگار نمی کشند خوردن قرص های ترکیبی با مقدار کم استروژن (LD) خطر ابتلا به سکته مغزی یا حمله قلبی افزایش نمی یابد. استفاده از ضد بارداری های خوراکی به ویژه به مدت بیش از ۵ سال ممکن است خطر بروز سرطان دهانه رحم را افزایش دهد. زنانی که این قرص ها را مصرف می کنند باید حداقل یک بار در سال آزمایش پاپ اسمیر انجام دهند. چنین آزمایش هایی می توانند تغییرات پیش از سرطانی را در دهانه رحم به زودی و قبل از این که منجر به سرطان شود تشخیص دهند. احتمال بروز سنگ های کیسه صفرا در خلال سال های اول مصرف ضد بارداری های خوراکی افزایش می یابد و پس از آن کاهش می یابد.

در مورد زنانی که موقعیت های خاصی دارند چنانچه قرص ضد بارداری مصرف کنند خطر بروز بیماری های خاص شدیداً افزایش می یابد. برای مثال زنانی که بیشتر از ۳۵ سال دارند و آنانی که سیگار می کشند نباید قرص ضد بارداری مصرف کنند چون خطر حمله قلبی افزایش می یابد. در مورد زنانی که بیماری های خاص دارند چنانچه قرص ضد بارداری بخورند خطرات آن افزایش می یابد. اما اگر توسط یک پزشک متخصص مرتباً کنترل شوند ممکن است چنین زمانی بتواند قرص ضد بارداری مصرف کنند. برخی از آرام کننده ها، آنتی بیوتیک ها و داروهای ضدقارچی می توانند تأثیر قرص های ضدبارداری را کاهش دهند. زنانی که قرص ضد بارداری مصرف می کنند چنانچه همزمان یکی از این داروها را مصرف کنند ممکن است باردار شوند.
موارد منع مصرف قرص های ضد بارداری
مواقعی که مصرف قرص ضدبارداری محدود می شود: فرد نباید در صورتی که یکی از موقعیت های زیر وجود دارد قرص ضد بارداری مصرف کند
- سیگاری است و بیشتر از ۳۵ سال سن دارد.
- مبتلا به یک بیماری فعال کبدی بوده یا سرطان کبد دارد.
- میزان تری گلیسرید او خیلی بالا است ۲۵۰ میلیگرم یا بیشتر در یک دسی لیتر خون
- فشارخون بالا و درمان نشده دارد.
- مبتلا به دیابت و انسداد شریان ها است.
- مبتلا به بیماری کلیوی است.
- لخته های خونی داشته است.
-پای او بی تحرک است مثل پایی که در گچ است.
- مبتلا به بیماری عروق کرونر است.
- سکته مغزی کرده است.
- مبتلا به زردی (یرقان) دوران حاملگی بوده و یا در زمانی که قرص ضدبارداری مصرف می کرده به این بیماری مبتلا بوده.
- مبتلا به سرطان سینه یا سرطان بافت داخلی (اندومتریوم) رحم است.
- سکته قلبی کرده است.
- چنانچه فردی دارای یکی از موقعیت های زیر است ممکن است با نظارت یک پزشک قرص ضدبارداری مصرف کند.
- افسرده است.
- مبتلا به سندرم پیش از قاعدگی است.
- غالباً مبتلا به سردردهای میگرنی است. اما دچار کرختی در اندام ها نیست.
- سیگاری است اما کمتر از ۳۵ سال است.
- قبلاً هپاتیت یا بیماری کبدی دیگری داشته ولی کاملاً بهبود یافته است.
- فشارخون بالا دارد اما با درمان کردن آن کنترل می شود.
- مبتلا به واریس سیاهرگها است.
- مبتلا به بیماری صرع است اما تحت درمان دارویی است.
- توده خوش خیم فیبروئید در رحم دارد.
- به دلیل اختلالات پیش سرطانی و یا سرطان دهانه رحم مورد مداوا قرار گرفته است.
- چاق است.
- بستگان نزدیکی دارد که مبتلا به لخته های خونی بوده اند.
- این محدودیت ها فقط موقعی کاربرد دارند که استروژن و پروژستین با هم مصرف شوند.
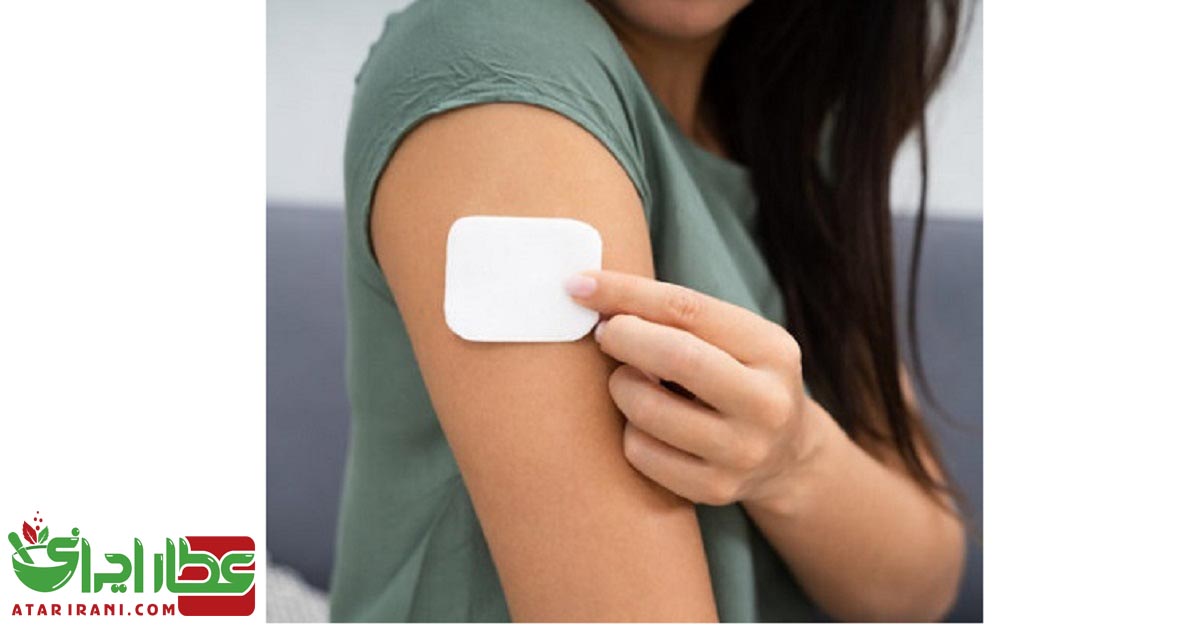
روش استفاده از برچسب های پوستی ضد بارداری
برچسب های پوستی و حلقه های داخل واژنی که دارای استروژن و یک پروژستین هستند برای مدت ۳ هفته از ۴ هفته مصرف می شوند. در هفته چهارم هیچ ترکیب ضد بارداری مصرف نمی شود تا به سیکل قاعدگی اجازه دهد اتفاق بیفتد.
برچسب ضدبارداری پوستی هفته ای یکبار و به مدت ۳ هفته روی پوست قرار می گیرد. این برچسب به مدت ۱ هفته در محل قرار گرفته و سپس برداشته شده و یک برچسب جدید در ناحیه متفاوتی از پوست قرار می گیرد. در طول هفته چهارم هیچ برچسبی مصرف نمی شود. ورزش و استفاده کردن از سونا یا آب گرم برچسب ها را جدا نمی کند.
حلقه های داخل واژن ضد بارداری
حلقه داخل واژنی یک وسیله پلاستیکی کوچک است که در واژن قرار گرفته و به مدت ۳ هفته آنجا رها می شود. سپس به مدت ۱ هفته برداشته می شود. فرد می تواند خودش حلقه واژنی را بردارد و بگذارد. معمولاً این حلقه توسط همسر و در طول عمل آمیزش احساس نمی شود. هر ماه یک حلقه جدید مصرف می شود. فرد با هر دو روش سیکل منظم قاعدگی را دارد. لکه دیدن یا خونریزی در فواصل سیکل ها امر شایعی نیست. عوارض جانبی و محدودیت های کاربردی آن مشابه با مواردی است که در مورد قرص های ضد بارداری گفته شد.
ضدبارداری های کاشتنی
ضد بارداری های کاشتنی، کپسول ها یا میله های پلاستیکی هستند که دارای پروژستین می باشند. پزشک بعد از بی حس کردن پوست با مادۀ بی حسی یک برش کوچک ایجاد کرده و یا از یک سوزن برای قرار دادن کاشتنی ها در زیر پوست قسمت داخلی بازو و بالای آرنج استفاده می کند. هیچ بخیه ای لازم نیست این کپسول های کاشتنی به آرامی پروژستین را وارد جریان خون می کنند. شایع ترین عوارض جانبی عبارتند از سیکل های قاعدگی نامنظم و یا عدم سیکل قاعدگی در خلال اولین سال استفاده. بعد از آن سیکل ها غالباً منظم می شوند. سردردها و افزایش وزن نیز ممکن است اتفاق بیفتد. این عوارض جانبی برخی از زنان را وادار می کند تا کپسول کاشتنی را بردارند چون کپسول کاشتنی در بدن حل نمی شود. بنابراین باید به وسیله پزشک برداشته شوند. برداشتن آن سخت تر از کاشتن آنها است. چون بافت زیرپوستی در اطراف کپسول کاشتنی ضخیم می شود. برداشتن آن ممکن است جای زخم کوچکی را باقی بگذارد به محض اینکه کپسول کاشتنی برداشته شد تخمدان ها به عمل طبیعی خودشان برگشته و زن دوباره بارور می گردد.
داروهای ضدبارداری تزریقی
دو فرمولاسیون ضد بارداری به صورت تزریقی در دسترس است که هر کدام توسط پزشک متخصص داخل عضله بازو یا باسن تزریق شده و به عنوان یک داروی ضد بارداری خیلی مؤثر هستند. مدروکسی پروژسترون استات که یک پروژستین است. هر ۳ ماه یک دفعه تزریق می شود. مدروکسی پروژسترون استات می تواند به طور کامل باعث قطع شدن سیکل قاعدگی شود. در حدود یک سوم از زنانی که از این ضدبارداری استفاده می کنند در خلال ۳ ماه بعد از اولین تزریق هیچ خونریزی قاعدگی نداشته و دوسوم دیگر هر ماه برای مدت بیش از ۱۱ روز خونریزی یا لک دیدگی نامنظم دارند. بعد از اینکه این ترکیب ضد بارداری برای مدتی مصرف می شود خونریزی نامنظم کمتر اتفاق می افتد. بعد از ۲ سال در حدود ۷۰ درصد زنان اصلاً دچار خونریزی نمی شوند. وقتی که تزریق ها قطع می شود یک سیکل قاعدگی منظم در حدود نیمی از زنان در ظرف ۶ ماه و در حدود سه چهارم زنان هم در ظرف ۱ سال از سر گرفته می شود. برای بیش از یک سال بعد از قطع تزریقات باروری فرد بازنخواهد گشت.
عوارض جانبی شامل افزایش جزیی در وزن و کاهش موقت استحکام استخوان است. استخوان ها معمولاً بعد از اینکه تزریقات قطع می شوند به استحکام قبلی خودشان بر می گردند. مدروکسی پروژسترون استات خطر ابتلا به هیچ نوعی از سرطان ها و از جمله سرطان سینه را افزایش نمی دهد. این ترکیب شدیداً خطر بروز سرطان بافت اندومتریوم رحم را کاهش می دهد. تداخل اثر این دارو با سایر داروها شایع نیست.
فرمولاسیون دیگر عبارت است از یک بار تزریق در ماه این فرمولاسیون دارای استروژن و به مقدار بسیار کمتری نسبت به تزریقاتی که هر ۳ ماه یک بار انجام می شود، مدروکسی پروژسترون استات است. به همین ترتیب، معمولاً در حدود ۲ هفته بعد از هر بار تزریق خونریزی به طور منظم اتفاق افتاده و استحکام استخوان کاهش نمی یابد؛ چون مقدار مدروکسی پروژسترون استات در این ترکیب کمتر است باروری فرد پس از قطع شدن تزریقات به مراتب سریعتر برمی گردد.

داروهای ضد بارداری اضطراری و اورژانسی
داروی ضد بارداری اضطراری یا به اصطلاح قرص ضد بارداری پس از آمیزش، عبارت است از استفاده کردن از هورمون ها در ظرف ۷۲ ساعت پس از انجام آمیزش جنسی محافظت نشده و یا بعد از حالتی که یک روش ضدبارداری مشکل پیدا کند. مثلاً اگر یک کاندوم پاره شود.
دو نوع وجود دارد: مؤثرترین نوع آن شامل یک دز از یک پروژستین به نام لوونورگسترلLEVONORGESTROL است که ۱۲ ساعت بعد یک دز دیگر آن مصرف می شود. با این رژیم در حدود ۱ درصد زنان باردار می شوند و نسبت به نوع دیگر عوارض جانبی کمتری اتفاق می افتد.
نوع دیگر عبارت است از دو قرص ضدبارداری ترکیبی که در ظرف ۷۲ ساعت پس از آمیزش جنسی خورده می شوند و سپس ۱۲ ساعت بعد دو قرص دیگر خورده می شود. با این رژیم فقط در حدود ۲ درصد زنان باردار می شوند. اما بیش از ۵۰ درصد آنها حالت تهوع داشته و ۲۰ درصد هم استفراغ می کنند. داروهای ضد استفراغ مثل هیدروکسی زین به صورت خوراکی داده می شود تا از حالت تهوع و استفراغ جلوگیری کند.

روش های ضد بارداری ممانعت کننده یا فیزیکی
ضد بارداری های ممانعت کننده به طور فیزیکی مانع دسترسی اسپرم به رحم زن می شوند. این وسایل شامل کاندوم زنانه یا مردانه، دیافراگم و کلاهک دهانه رحمی می باشد.
کاندوم های مردانه
کاندوم ها از جنس لاستیک بوده و تنها وسایل ضد بارداری هستند که در مقابل بیماری های مقاربتی نیز محافظت ایجاد می کنند. از جمله بیماریهای ناشی از باکتری ها از قبیل سوزاک و سیفلیس و همچنین بیماریهای ناشی از ویروس ها از قبیل عفونت با ویروس HIV . منتها این محافظت هر چند که قابل ملاحظه است ولی کامل نیست. کاندوم های مردانه که از جنس پولی یورتان می باشند محافظت ایجاد می کنند. اما نازک تر هستند و احتمال زیاد دارد که پاره شوند.
کاندوم ها باید به طور صحیح مصرف شوند تا مؤثر باشند. در مورد برخی از کاندوم های مردانه لازم است که نوک آنها طوری قرار داده شود تا حدود ۱ سانت جلوتر از آلت قرار بگیرد تا فضایی را برای جمع آوری منی فراهم کند. کاندوم های مردانۀ دیگر در نوک خودشان محفظه ای را برای این منظور دارند. با وجود آنکه حلقۀ کاندوم محکم به قاعده آلت میچسبد تا از لغزیدن و بیرون رفتن منی جلوگیری کند. اما بلافاصله پس از انزال باید آلت بیرون کشیده شود. سپس کاندوم باید به دقت برداشته شود. اگر منی از آن بیرون بریزد اسپرم می تواند وارد واژن شده و موجب بارداری شود. پس از هر بار انزال باید یک کاندوم جدید مصرف شود و چنانچه مشکوک به سالم بودن آن هستید آن را دور بیندازید. یک اسپرم کش که احتمالاً در روغن لیزکننده کاندوم قرار داشته و یا به طور جداگانه در داخل واژن قرار بگیرد، تأثیر کاندوم ها را افزایش می دهد. 
کاندوم های زنانه
کاندوم زنانه توسط یک حلقه در واژن نگه داشته می شود. این کاندوم شبیه به کاندوم مردانه است اما بزرگتر بوده و به اثر بخشی آن هم نیست. دیافراگم یک فنجان لاستیکی گنبدی شکل است که لبهای انعطاف پذیر دارد و داخل واژن و روی دهانه رحم قرار داده می شود. دیافراگم از وارد شدن اسپرم به داخل رحم جلوگیری می کند. دیافراگم ها اندازه های مختلف داشته و باید توسط پزشک متخصص که به فرد نیز نحوه گذاشتن آن را هم آموزش می دهد قرار داده شود. دیافراگم باید بدون ایجاد ناراحتی سرتاسر ناحیه دهانۀ رحم را بپوشاند. نه زن و نه همسر او نباید متوجه وجود آن باشند یک پماد یا ژله ضد بارداری همیشه باید همراه با دیافراگم و در موردی که در خلال آمیزش جنسی، دیافراگم جابجا می شود به کار رود. دیافراگم قبل از انجام مقاربت گذاشته شده و باید حداقل به مدت ۸ ساعت در محل باقی بماند. اما بیشتر از ۲۴ ساعت پس از آمیزش نباید بماند. اگر مقاربت در حالی که دیافراگم در محل قرار دارد تکرار شود اسپرم کش اضافی باید داخل واژن گذاشته شود تا محافظت ادامه یابد. اگر فردی بیش از ۵ کیلوگرم وزن اضافه و یا کم کرده است یا دیافراگمی را برای بیشتر از یک سال داشته و یا زایمان یا سقط داشته است باید دیافراگم را دوباره سرجای خود قرار دهد. چون اندازه واژن و شکل آن ممکن است تغییر یافته باشد. در خلال اولین سال استفاده از دیافراگم درصد زنانی که آبستن می شوند از حدود ۳ تا ۱۴ درصد متغیر است.
کلاهک دهانه رحمی
کلاهک دهانه رحمی شبیه به دیافراگم است اما کوچکتر و سفت تر. این کلاهک کیپ روی دهانه رحم قرار می گیرد. کلاهک دهانه رحمی باید توسط یک پزشک متخصص در جای خود قرار بگیرد. یک پماد یا ژله ضد بارداری باید همیشه همراه با این کلاهک استفاده شود. کلاهک قبل از عمل مقاربت قرار گرفته و حداقل ۸ ساعت پس از مقاربت هم در محل خود رها می شود و گاهی اوقات تا ۴۸ ساعت باقی می ماند.
اسپرم کش ها برای پیشگیری از بارداری
اسپرم کش ها ترکیباتی هستند که هنگام تماس با اسپرم آن را می کشند. آن ها به شکل کفها ، پمادها، ژلها و شیاف های واژنی در دسترس بوده و قبل از انجام عمل نزدیکی در واژن قرار می گیرند. این ترکیبات ضدبارداری یک سد فیزیکی نیز برای اسپرم ایجاد می کنند. به نظر نمی رسد که هیچ نوع از این ترکیبات از دیگری مؤثرتر باشد. بهترین شکل این است که از این ترکیبات به همراه یک وسیله ضد بارداری ممانعت کننده مثل کاندوم مردانه، کاندوم زنانه یا دیافراگم استفاده شود.

دستگاه داخل رحمی (آی.یو.دى)
آی یودی ها دستگاه هایی کوچک، قابل انعطاف و پلاستیکی هستند که داخل رحم قرار داده می شوند. یک آی یو دی بین ۵ تا ۱۰ سال بسته به نوع آن در محل در رحم خود رها می شود، مگر اینکه زن بخواهد که آن را بردارد. آی یو دی ها باید توسط یک پزشک و یا دیگر متخصصین گذاشته و برداشته شوند. گذاشتن آن فقط چند دقیقه وقت می گیرد. برداشتن آن نیز سریع است و معمولاً ناراحتی کمی را ایجاد می کند. آی یو دی ها اسپرم را کشته و بی تحرک کرده و از بارور شدن تخمک جلوگیری میکنند. در حال حاضر دو نوع آی یو دی در دسترس است. یک نوع آن یک ترکیب پروژستین آزاد می کند و برای مدت ۵ سال مؤثر است. نوع دیگر که مس آزاد می کند برای مدت ۱۰ سال موثر است. یک سال پس از برداشتن یک آی یو دی ۸۰ تا ۹۰ درصد زنان باردار می شوند.
اگر آی.یو.دی تا یک هفته پس از یک بار آمیزش جنسی محافظت نشده داخل رحم قرار بگیرد به عنوان یک روش ضد بارداری اضطراری تقریباً ۱۰۰ درصد مؤثر است.
رحم در هنگام گذاشتن آی یو دی احتمالاً به وسیله باکتری ها کمی آلوده می شود. اما به ندرت عفونتی رخ می دهد. بعد از اولین ماه استفاده از آی یو دی خطر عفونت لگن افزایش نمی یابد. خونریزی و درد علت های اصلی برداشتن آی یو دی ها توسط زنان هستند که بیش از نیمی از آنها قبل از مدت زمان معمول آن را بر می دارند. نوعی آی یو دی که مس آزاد می کند مقدار خونریزی قاعدگی را افزایش می دهد. برعکس آن نوعی که پروژستین آزاد می کند مقدار خونریزی را کم می کند و یا ۶ ماه پس از استفاده کاملاً باعث متوقف شدن خونریزی قاعدگی می شود. 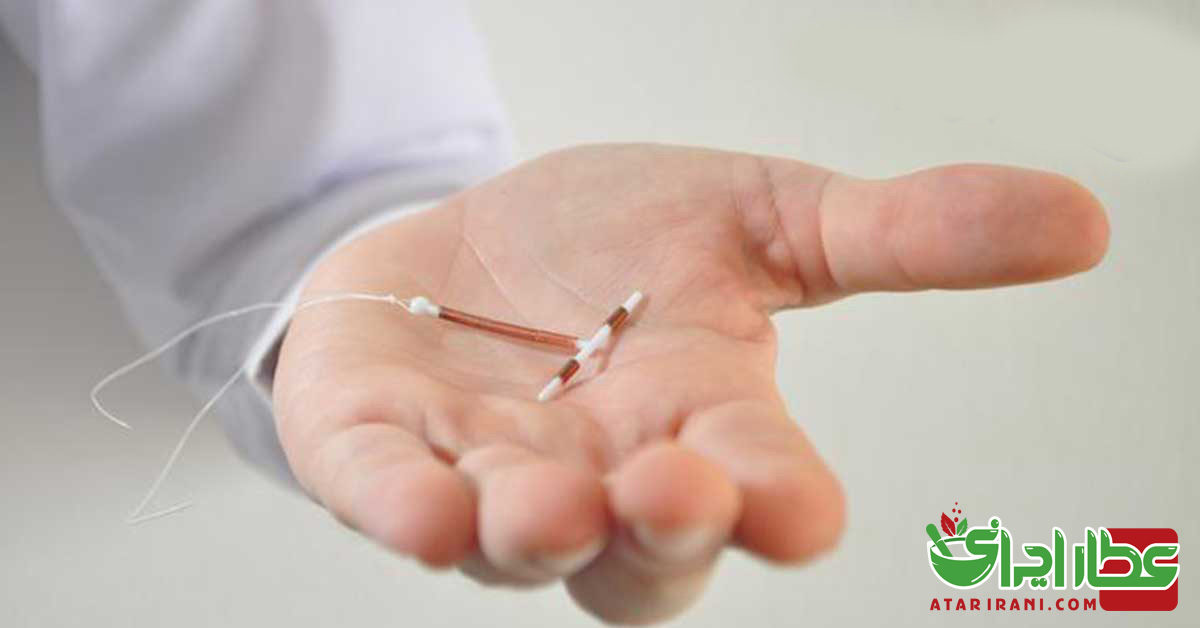
در حدود ۱۰ درصد آی یو دی ها در خلال اولین سال پس از گذاشته شدن و اغلب در خلال ماه های اول پس زده می شوند. یک نخ پلاستیکی معمولاً به آی یو دی متصل شده تا زن بتواند هر از چندگاه و به ویژه بعد از قاعدگی آن را بررسی کرده و مطمئن شود که آی یو دی هنوز در جای خود قرار دارد. اگر او نتواند این نخ را پیدا کند باید از روش ضدبارداری دیگری استفاده کند تا زمانی که بتواند پزشک متخصص خود را ببیند و مشخص کند که آیا آی یو دی در جای خود قرار دارد یا نه. اگر بعد از آنکه یک آی یو دی پس زده شده، یکی دیگر در رحم گذاشته شود معمولاً در محل خود قرار می گیرد.
در موارد نادر و در خلال گذاشتن آی یو دی، رحم سوراخ می شود. معمولاً سوراخ شدگی باعث علامتی نمی شود. این نکته ثابت شده است که اگر فردی نتواند نخ پلاستیکی را ببیند سونوگرافی و یا عسکبرداری آی یو دی را در خارج از رحم نشان می دهند. آی یو دی که رحم را سوراخ کرده و وارد فضای عمومی شکم می شود باید از طریق عمل جراحی برداشته شود تا از آسیب زدن و زخم کردن روده جلوگیری شود. خطر سقط کردن در حدود ۵۵ درصد از زنانی که با وجود آی یو دی باردار می شوند وجود دارد. اگر فردی مایل است که بارداری او ادامه یابد و نخ پلاستیکی هم قابل مشاهده باشد، پزشک آی یو دی را بر می دارد تا خطر سقط کردن را کاهش دهد. در مورد زنانی که با وجود قرار داشتن آی یو دی باردار می شوند، احتمال داشتن بارداری خارج از رحم (اکتوپیک) در حدود ۵ درصد یعنی ۵ برابر بیشتر از حالت طبیعی است. با این وجود خطر آبستنی خارج رحمی برای زنانی که آی یو دی استفاده می کنند به مراتب کمتر از آنهایی است که هیچ روش جلوگیری از حاملگی را استفاده نمی کنند. چون آی یو دی ها به نحو مؤثری از بارداری جلوگیری می کنند.

روش های پیشگیری از بارداری به صورت طبیعی
روش تنظیم خانواده طبیعی مبتنی بر خودداری کردن از انجام عمل نزدیکی در خلال زمان باروری زن در ماه است. در بسیاری از زنان تخمدان حدود ۱۴ روز قبل از شروع قاعدگی یک تخمک آزاد می کند. تخمک لقاح نیافته فقط در حدود ۱۲ ساعت زنده می ماند. اما اسپرم می تواند تا ۶ روز بعد از عمل آمیزش زنده بماند. به همین صورت باروری می تواند تا ۶ روز بعد از عمل آمیزش زنده بماند. به همین صورت باروری می تواند نتیجۀ آمیزشی باشد که تا ۶ روز قبل از آزاد شدن تخمک اتفاق بیفتد.
روش تقویمی یک روش تنظیم خانواده با حداقل تأثیرگذاری است. حتی در مورد زنانی که سیکل های قاعدگی منظم دارند به منظور محاسبه کردن برای زمانی که از نزدیکی خودداری شود فرد عدد ۱۸ روز را از کوتاهترین و ۱۱ روز را از طولانی ترین ۱۲ سیکل قاعدگی قبلی کم می کند. برای مثال، اگر سیکل های قاعدگی زن از ۲۶ تا ۲۹ روز طول می کشد او باید از انجام عمل نزدیکی از روز ۸ تا روز ۱۸ قاعدگی خود جلوگیری کند.
روش های مؤثرتر دیگر برای تنظیم خانواده شامل روش های درجه حرارت، ترشح مخاط و حرارتی علامتی است در روش درجه حرارت زن درجه حرارت بدنش را در هنگام استراحت (درجه) حرارت پایه بدن و با گرفتن درجه حرارت خود هر روز صبح قبل از بیرون آمدن از رختخواب، اندازه می گیرد. این درجه حرارت قبل از اینکه تخمک آزاد شود کاهش و بعد از آزاد شدن تخمک نسبتاً افزایش می یابد. این زوج از عمل نزدیکی و از هنگام شروع سیکل قاعدگی زن تا حداقل ۴۸ ساعت بعد از روزی که درجه حرارت پایه ای بدن زن افزایش یافته است خودداری می کنند.
در روش ترشح مخاط، دوره باروری زن با مشاهده ترشح مخاط دهانۀ رحم که معمولاً به فاصله کوتاهی قبل از آزاد شدن تخمک، مقدارش زیاد و آبکی تر می شود تعیین می شود. فرد می تواند بعد از آنکه دوره قاعدگی او پایان یافت تا زمانی که افزایش را در مقدار ترشح مایع مخاطی دهانۀ رحم مشاهده می کند با کم بودن احتمال بارداری، نزدیکی نماید. سپس او تا ۴ روز بعد از مشاهده بیشترین مقدار مایع مخاطی از عمل نزدیکی خودداری کند. روش حرارتی - علامتی هم شامل مشاهده تغییرات در ترشح مخاط دهانه رحم و هم درجه حرارت پایه ای بدن بوده علاوه بر اینکه علامتهای دیگر نیز ممکن است همراه با آزاد شدن تخمک باشد مثل یک درد گرفتگی عضله خفیف از میان روش های طبیعی تنظیم خانواده این روش مطمئن ترین آنهاست.

بيرون كشیدن آلت قبل از انزال
به منظور جلوگیری از ورود اسپرم به داخل واژن مرد می تواند آلت خود را قبل از انزال از داخل واژن و هنگامی که در خلال اوج لذت اسپرم ها رها می شوند بیرون بکشد. این روش که اصطلاحاً نزدیکی منقطع نامیده می شود. روش مطمئنی نیست چون اسپرم ممکن است قبل از رسیدن به اوج لذت آزاد شود. همچنین این روش به درجه بالایی از کنترل خود و زمان شناسی دقیق نیاز دارد.
روش های سقط جنين عمدى
سقط جنين عمدی عبارت است از پایان دادن عمدی به بارداری که معمولاً در مواردی مثل ابتلای مادر به یک بیماری خطرناک مثل سرخجه یا سایر موارد اضطراری که احیاناً جان مادر در خطر است و یا جنین دچار مشکلات شدید است انجام می شود.
روش های سقط جنین متفاوت است و نوع روشی که استفاده می شود تا حدودی به طول مدت زمانی که فرد باردار بوده بستگی دارد. اگر بعد از باردار شدن خونریزی اتفاق افتاده باشد، اگر زن اضافه وزن داشته باشد و اگر رحم به جای جلو آمدن به سمت عقب برود، ممکن است تخمین زدن طول مدت بارداری سخت باشد. در چنین مواقعی معمولاً برای تخمین زدن طول مدت بارداری، سونوگرافی انجام می شود.
عوارض سقط جنين عمدى
معمولاً، سقط جنین نسبت به جلوگیری و یا عقیم کردن مخصوصاً در خانم های جوان خطرات جدی تری دارد. خطر عواقب ناشی از سقط جنین بستگی به زمان بارداری و روش سقط جنینی است که به کار می رود. هر قدر زمان بیشتری از دوران حاملگی سپری شده باشد خطر مذکور نیز شدیدتر است. منتها چنانچه عمل سقط جنین توسط یک پزشک متخصص در بیمارستان و یا درمانگاه انجام شود، معمولاً عواقب خاصی وجود نخواهند داشت.
در هر ۱ مورد از ۱۰۰۰ مورد سقط جنين رحم توسط یک وسیله جراحی سوراخ می شود. گاهی اوقات روده یا اندام دیگر آسیب می بیند. خونریزی شدید در طول و یا بلافاصله بعد از انجام عمل در ۶ مورد از هر 10000 مورد سقط جنین اتفاق می افتد. برخی از روش ها می توانند باعث پاره شدن دهانه رحم شوند به ویژه در نیمه دوم بارداری.
ممکن است مدتی بعد عفونت یا لخته های خون در پاها به وجود آید. چنانچه مقداری از جفت در رحم باقی بماند، خونریزی می تواند اتفاق بیفتد. در موارد خیلی نادر به دلیل از بین رفتن پوشش داخل رحم ناشی از عمل جراحی یا عفونت متعاقب آن که نام این اختلال سندرم آشر من است زن عقیم می شود. اگر Rh خون جنین مثبت و Rh خون مادر منفی باشد ممکن است پادتنهای ضد Rh در بدن مادر تولید شود. که این امر در هر بارداری سقط جنین و زایمان دیگری نیز می تواند اتفاق بیفتد. چنین پادتنهایی بارداری های بعدی را با خطر مواجه می کنند مگر اینکه پادتنهای خنثا (D) به زن تزریق شوند.
عقیم کردن عمدی
عقیم کردن عبارت است از گرفتن توانایی تولید مثل از یک شخص. قطع کردن لوله هایی که اسپرم را به تخمک می رسانند به توانایی تولید مثل پایان می دهد.
وازکتومی
وازکتومی یک عمل کوچک برای مردان است که در مطب پزشک انجام می شود. عمل سنتی که در مورد زنان انجام می شود و دوختن لوله می باشد پیچیده تر بوده و نیاز به برش شکمی دارد.
در یک عمل جدید در زنان به نام اشور چیزهای کوچکی در لوله های تخمک بر (فالوپ) قرار داده می شوند بدون اینکه نیازی به جراحی باشد.
این عمل ها هر چند که دایمی فرض می شوند گاهی اوقات در بسیاری از افراد قابل برگشت هستند.
در ایالات متحده در حدود یک سوم تمام زوج هایی که از روش های تنظیم خانواده استفاده می کنند عقیمی را انتخاب می کنند. عقیمی باید دایمی در نظر گرفته شود، منتها عملی که دوباره لوله های خاصی را به یکدیگر متصل می کند می تواند برای برگرداندن قدرت باروری انجام شود. احتمال باروری بعد از اتصال دوباره در مردان کمتر از زنان است. در مورد زوج ها میزان بارداری پس از انجام عمل اتصال دوباره در مورد مردان ۴۵ تا ۶۰ درصد و در مورد زنان ۵۰ تا ۸۰ درصد است.
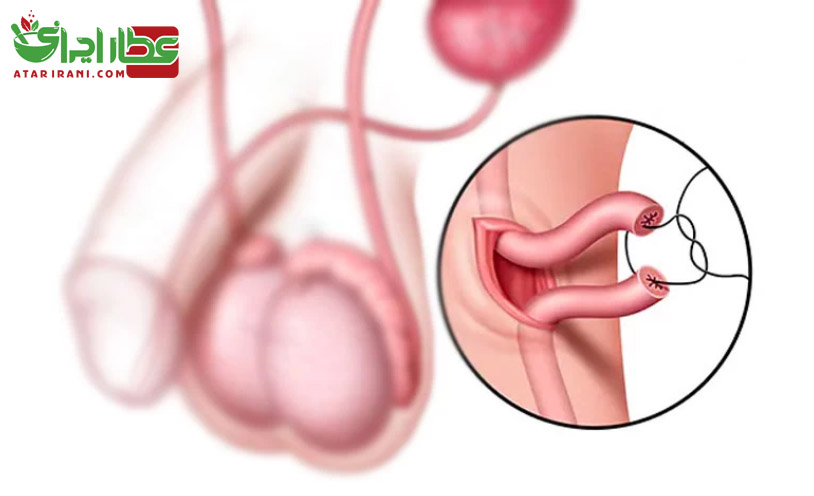
وازکتومی برای عقیم کردن مردان انجام می شود. این عمل شامل بریدن و بستن لوله هایی که اسپرم را از بیضه ها حمل می کنند می باشد. عمل وازکتومی که توسط پزشک متخصص کلیه و مجاری ادرار در مطب انجام می گیرد در حدود ۲۰ دقیقه وقت گرفته و فقط به یک بی حسی موضعی نیاز دارد از طریق یک برش کوچک در هر طرف از کیسه بیضه بخشی از هر یک از مجاری منی برداشته شده و سرهای بازشده این لوله ها بسته می شود. مردی که وازکتومی کرده است باید تا مدتی جلوگیری را ادامه دهد. معمولاً او تا حدود ۱۵ تا ۲۰ مورد انزال پس از این عمل جراحی عقیم نمی شود. چون اسپرم زیادی در کیسه های منی نگهداری می شود. می توان برای اطمینان از اینکه انزال ها بدون اسپرم هستند آزمایشی انجام داد.
عواقب عمل وازکتومی شامل خونریزی در کمتر از ۵ درصد (مردان) واکنش التهابی به نشت کردن منی و سوراخ شدگی دوباره و خود به خود در کمتر از ۱ درصد معمولاً در مدت کوتاهی پس از عمل می باشد. در ظرف مدت کوتاهی پس از عمل جراحی مرد می تواند فعالیت جنسی خود را از سر بگیرد. کمتر از ۱ درصد زنان بعد از آنکه همسرشان به طریق وازکتومی عقیم می شود باردار می شوند.
آیا می دانید؟
- پس از انجام عمل وازکتومی باید تا مدتی جلوگیری ادامه یابد تا زمانی که اسپرم ذخیره شده در کیسه های منی از بدن خارج شود.
- بارداری که بعد از دوختن لوله تخمک بر اتفاق می افتد اغلب در جایی غیر از جای طبیعی است یعنی به جای رحم در لوله های تخمک بر.
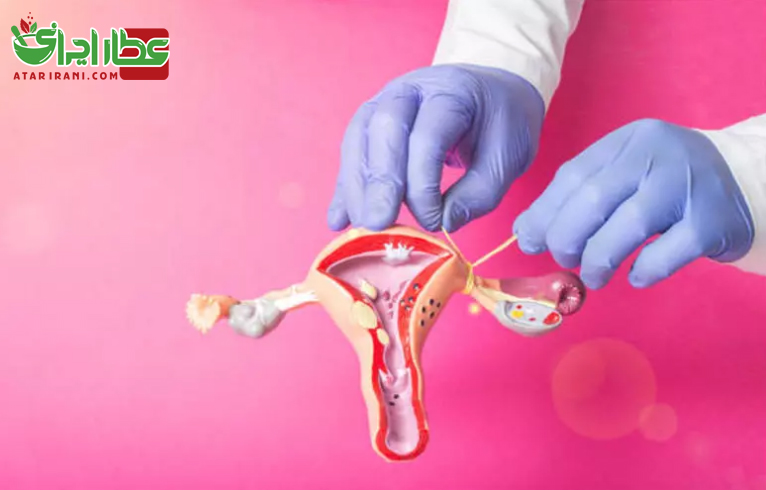
دوختن لوله های زنان برای جلوگیری از بارداری
دوختن لوله برای عقیمی در زنان به کار می رود. این عمل شامل بریدن و بستن یا مسدود کردن لوله های تخمک بر می شود که تخمک را از تخمدان ها به رحم می برند. دوختن لوله پیچیده تر از عمل وازکتومی بوده و به شکاف دادن شکم و بیهوشی عمومی یا ناحیه ای نیاز دارد. زنانی که به تازگی زایمان کرده اند می توانند بی درنگ و پس از زایمان یا در روز بعد از آن بدون اینکه بیشتر از حد معمول در بیمارستان بمانند عقیم شوند. همچنین عقیمی ممکن است از قبل برنامه ریزی شده و به عنوان یک عمل جراحی اختیاری انجام شود. عقیمی زنان اغلب به طریق لاپاروسکوپی انجام می شود که طی آن یک لوله نازک از طریق برش کوچکی که در شکم زن داده می شود وارد شکم شده و پزشک لوله های تخمک بر را می برد و سر لوله ها را می بندد یا ممکن است پزشک از دستگاه الکتروکوتری دستگاهی که یک جریان برق برای بریدن بافت های بدن تولید می کند استفاده کند تا در 3 سانتیمتر از هر لوله را ببندد. معمولاً زن همان روز به خانه می رود. بعد از عمل لاپاراسکوپی حداکثر ۶ درصد زنان به عواقب کوچکی از قبیل عفونت پوست در محل برش یا یبوست مبتلا می شوند. کمتر از ۱ درصد به عواقب بزرگتری مثل خونریزی یا سوراخ شدگی مثانه یا روده مبتلا می شوند. در حدود ۲ درصد زنان بعد از اینکه عقیم می شوند در خلال لوله های تخمک بر صورت می گیرد. ۱۰ سال اول باردار می شوند در حدود یک سوم از این بارداری ها در غیر از جای طبیعی خود یعنی در وسایل مکانیکی مختلفی مثل نخ های پلاستیکی و گیره های فنری می توانند به جای بریدن و یا بستن برای مسدود کردن لوله های تخمک بر به کار روند. وقتی که این وسایل به کار می روند به دلیل اینکه باعث آسیب دیدگی بافتی کمتر می شوند برگشت عقیمی ساده تر است. منتها برگشتگی عقیمی فقط در حدود سه چهارم زنان موفقیت آمیز است.
روش اشور برای پیشگیری از بارداری(eshoor)
اشور یک روش دیگر برای عقیم کردن زنان است که هیچ نوع برشی را در برنمی گیرد. یک لوله قابل انعطاف دوربین دار به نام هیستروسکوپ از داخل واژن دهانه رحم و رحم عبور کرده و برای قرار دادن وسایلی کوچک به داخل لوله های تخمک بر استفاده می شود. این وسایل از جنس رشته های پلی استر و فلز نیکل تیتانیوم و فولاد زنگ نزن می باشد. در خلال سه ماهه اول بدن فرد و این اجسام کوچک با هم واکنش می دهند. تا یک بافت برای سد کردن همیشگی تشکیل دهند تا از دسترسی اسپرم به تخمک جلوگیری کند. در خلال این دوره سه ماهه شکل دیگری از جلوگیری مورد نیاز است بعد از سه ماه یک عکسبرداری با اشعه ایکس با استفاده از یک ماده حاجب که داخل دهانه رحم تزریق می شود. این عکسبرداری هیستر و سالپینگو گرافی نام دارد انجام می گیرد تا از انسداد کامل لوله های تخمک بر اطمینان حاصل شود.
برداشتن رحم برای پیشگیری از بارداری
 اطلاعات شما با موفقیت ثبت شد
اطلاعات شما با موفقیت ثبت شد